Лента новостей
12:41
Украинский фронт посыпется уже летом. ISW указывает на бездействие США
12:12
Боррель хочет «спасти Ближний Восток от войны», надавив на Иран
12:11
Италия готова отправить миротворцев в случае создания государства Палестины
11:59
БПЛА 238-й бригады уничтожили танк врага в Красногоровке (ВИДЕО)
11:57
Европейский суд по правам человека: совращение Европой
11:53
Совфед назначил Ирину Подносову председателем Верховного суда
11:24
Как зарождающийся китайско-российский альянс использует военные учения для геополитической демонстрации
10:49
Дуров рассказал Карлсону о методах США, порядочности Цукерберга и навязчивости ФБР
10:48
Литовские «ястребы» вновь начали закупать зерно в России. Евросоюз нарастил закупки российских удобрений
10:39
Степашин: в Донбассе живут настоящие русские люди
10:20
Зеленский обсудит с НАТО защиту воздушного пространства Украины
10:12
Foreign Affairs: Украина подписала Стамбульские соглашения в 2022 году без одобрения США
10:11
ПАСЕ одобрила вступление Косово в Совет Европы несмотря на протесты Сербии
10:02
Степашин: Мы не знаем точно, кто управляет США
09:42
Ангара”: полет нормальный
09:34
Новый «секретный» принцип может в два раза ускорить появление осознающего себя ИИ
09:24
СВО. Донбасс. Оперативная лента за 17.04.2024
08:59
Западные кураторы не отдадут Украине деньги от замороженных активов России
08:41
Пекин: США должны уважать территориальный суверенитет Китая
04:34
80 лет назад завершилась битва за Правобережную Украину
02:48
Израиль потерял возможность нанесения удара по ядерным объектам Ирана
02:46
Главнокомандующий ВСУ заявил, что ситуация на линии фронта значительно ухудшилась
00:04
Казаки. Начало истории
22:58
Боррель объяснил Зеленскому, почему США и Британия не могут сбивать ракеты над Украиной, как над Израилем
22:53
Важная помощь бойцам, наступающим у Работино и Угледара, от читателей «Русской Весны» (ВИДЕО)
22:23
Из боевиков «Правого сектора», сбежавших из Часового Яра, сформируют отдельную штурмовую воинскую часть
22:22
Израиль решил нанести «как можно скорее» удар по Ирану
22:16
Боевые женщины Зеленского: все украинки пойдут в расход
22:04
Специальная военная операция ВС РФ и события на Украине 16 апреля, вечер
21:09
Боевой робот «Отряда самоубийц» эвакуирует наших на Кураховской трассе (ВИДЕО)
20:39
Токаев предостерег казахов от ущемления русского языка, намекнув на Украину
20:05
Желание Санду одновременно провести президентские выборы и референдум о евроинтеграции вызвало недоумение у оппозиции
20:04
ВСУ ведут обстрелы ДНР, Белгородской и Курской области. Обзор ситуации в прифронтовых регионах России на вечер 16 апреля
20:03
Питерские полицейские избили нацбола и участника СВО у него в квартире. Какой мотив у них был?
20:02
Апты Алаудинов назначен замначальника ГУ по военно-политической работе Минобороны РФ
19:28
9 лет со дня убийства Олеся Бузины. На Украине за правду убивают, за ложь вознаграждают
19:19
Степашин: Меркель общалась с Путиным на русском языке
18:59
Франция столетиями ходит в Россию за позором
18:52
В Харькове масштабные перебои со светом
18:47
«На нас идёт!» — 255-й полк отразил налёт «бездушных птиц» врага под Марьинкой (ВИДЕО)
18:17
Защита главы СБУ Малюка в Москве обжаловала его заочный арест. СБУ называет фейком
18:16
Связь исполнителей теракта в «Крокусе» с Украиной доказана — Патрушев
18:08
Президент Ирана рассказал Путину про удары по Израилю
18:07
Умер предлагавший сделать виселицу из Арки дружбы народов украинский писатель Капранов
17:39
Ставший целью теракта в Запорожской области депутат Антон Якименко выжил
Мировое обозрение
Архив публикаций

Важная помощь бойцам, наступающим у Работино и Угледара, от читателей «Русской Весны» (ВИДЕО)
Украина
Вчера, 22:53

Боевой робот «Отряда самоубийц» эвакуирует наших на Кураховской трассе (ВИДЕО)
Украина
Вчера, 21:09
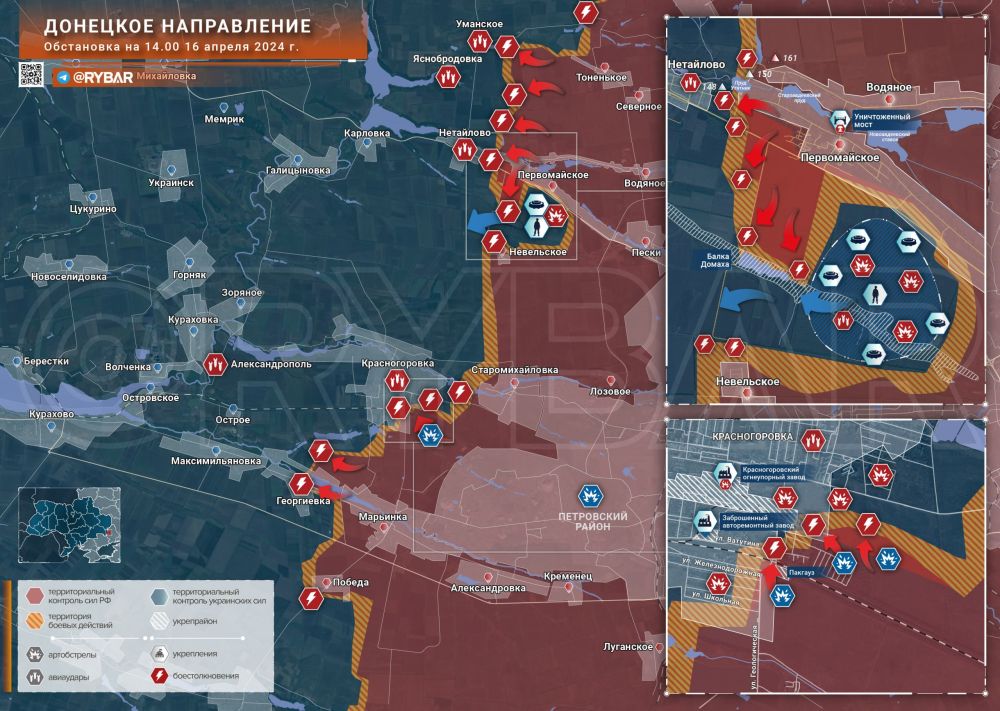
Специальная военная операция ВС РФ и события на Украине 16 апреля, вечер
Украина
Вчера, 22:04

Боевые женщины Зеленского: все украинки пойдут в расход
Геополитика
Вчера, 22:16

Израиль решил нанести «как можно скорее» удар по Ирану
Украина
Вчера, 22:22

Из боевиков «Правого сектора», сбежавших из Часового Яра, сформируют отдельную штурмовую воинскую часть
Украина
Вчера, 22:23

Казаки. Начало истории
Аналитика
Сегодня, 00:04
Политика и экономика

0
0
Сегодня, 11:57
Европейский суд по правам человека: совращение Европой

0
0
Сегодня, 02:48
Израиль потерял возможность нанесения удара по ядерным объектам Ирана

0
0
Вчера, 22:16
Боевые женщины Зеленского: все украинки пойдут в расход
Аналитика и мнения
Сегодня, 09:42
Ангара”: полет нормальный
0
0
Сегодня, 00:04
Казаки. Начало истории
0
0
Вчера, 18:59
Франция столетиями ходит в Россию за позором
0
0
Вчера, 10:18
Киев признал, что принял ужасный закон о мобилизации по приказу Запада
0
0
Вчера, 09:03
Вода – источник жизни и угрозы
0
0
ИноСМИ
Сегодня, 11:24
Как зарождающийся китайско-российский альянс использует военные учения для геополитической демонстрации
0
0
Сегодня, 09:34
Новый «секретный» принцип может в два раза ускорить появление осознающего себя ИИ
0
0
Сегодня, 02:46
Главнокомандующий ВСУ заявил, что ситуация на линии фронта значительно ухудшилась
0
0
Вчера, 14:28
В украинском кризисе следует принять план Миршаймера
0
0
Вчера, 11:22
Новый высокотехнологичный лазер может изменить на Украине динамику боев
0
0
Видео
70 188
12.10.2023 СРОЧНО! Российская армия наступает на АВДЕЕВКУ: Сегодняшняя хроника штурма. Карта боевых действий на Украине: Северное (17 видео)
69 272
Разбор Рыбаря: Авдеевка, Херсонское направление, Израиль, Мали (2023)
76 345
12.10.2023 Срочные новости с Украины: Прорыв Российской армии на юге Авдеевки! Карта боевых действий сегодня (24 видео)
В мире
Сегодня, 12:41
Украинский фронт посыпется уже летом. ISW указывает на бездействие США
0
0
Сегодня, 12:12
Боррель хочет «спасти Ближний Восток от войны», надавив на Иран
0
0
Сегодня, 12:11
Италия готова отправить миротворцев в случае создания государства Палестины
0
0
Сегодня, 11:59
БПЛА 238-й бригады уничтожили танк врага в Красногоровке (ВИДЕО)
0
0
Сегодня, 11:53
Совфед назначил Ирину Подносову председателем Верховного суда
0
0
В России
2023-12-26
Ксения Шойгу — о том, как меняется Кронштадт
39 657
1
2023-12-18
Зачем «навальнисты» пиарят движение «Путь домой»
42 988
0
2023-12-02
Наши жёны — пешки в игре Запада?
47 934
0
2023-11-11
Либералы сбежали, но их нишу заняли «военкоры»
57 051
0
2023-07-11
Сотрудник КБГУ избран председателем молодежной палаты при Парламенте КБР
104 598
0
Фото
Школьники села Красноярского Ставропольского края написали письма и сделали окопные свечи для участников СВО
Военнослужащие Международного противоминного центра ВС РФ провели испытания новейшего роботизированного комплекса «Сталкер» в зоне СВО
В Москве прошли торжественные мероприятия, посвященные 100-летию со дня образования инженерно-аэродромной службы Воздушно-космических сил
Министр обороны РФ Сергей Шойгу проверил выполнение гособоронзаказа на предприятиях оборонно-промышленного комплекса в Алтайском крае
Замминистра обороны РФ Николай Панков поздравил коллектив Управления физической подготовки и спорта ВС РФ со 100-летием
Министр обороны РФ Сергей Шойгу проверил выполнение гособоронзаказа на предприятиях ОПК в Нижегородской области
Военные конфликты
Сегодня, 09:24
СВО. Донбасс. Оперативная лента за 17.04.2024
0
0
Вчера, 16:12
Сальдо: в Херсоне украинские военные и наемники маскируются под мирных жителей
0
0
Вчера, 15:36
Украинские террористы подорвали депутата в Запорожской области
0
0
Вчера, 14:55
«Ланцет» поразил САУ Caesar на шасси Tatra Т815
0
0
Вчера, 09:22
СВО. Донбасс. Оперативная лента за 16.04.2024
0
0
Армии России и мира
2024-04-11
Модульные системы защиты «Бронепласт МСЗ»
0
0
2024-04-02
Пушки, пулеметы и дымы: мобильные зенитно-пушечные группы борьбы с БПЛА
3 988
0
2024-03-22
Сформирована Днепровская речная флотилия
9 076
1
2024-03-06
Из тыла на передовую
13 990
0
2024-02-27
Враги народа: любители построений
18 179
0
Военная техника и оружие
Сегодня, 08:41
Пекин: США должны уважать территориальный суверенитет Китая
0
0
Вчера, 17:21
Арбитраж постановил взыскать с КМЗ почти 76 млн рублей за срыв поставки пожарных катеров
0
0
Вчера, 16:03
Британский флот перестал проверять, умеют ли новобранцы плавать
0
0
Вчера, 13:34
Военные США впервые развернули на Филиппинах мобильные установки с Томагавками
0
0
Вчера, 12:54
Академия Ростеха подготовит инженеров-маркетологов для 36 предприятий ОПК
0
0
Наука и технологии
2024-04-15
«Калашников» представил электрическую версию легендарного мотоцикла «ИЖ-49»
0
0
2024-04-15
«Смута» — смутная игра о Смутном времени. Рецензия
0
0
2024-04-13
В Минпромторге захотели повысить пошлины на ввоз электроники в РФ — производители согласны, а продавцы нет
0
0
2024-04-13
«Яндекс» заявил, что победил Google в России на всех платформах
0
0
2024-04-10
Ради первого патча для «Смуты» придётся заново скачивать всю игру — в списке изменений три пункта
0
0


